张心耸医生
- 我科特色治疗专题 怀孕了经常做性梦怎么治疗?
为什么会出现性梦? 研究发现,夜间人体会进入性兴奋状态4-5次,在睡眠期,血液向性器官流动,男性表现为阴茎勃起,女性则会阴道湿润。每到这时,人就容易做性梦,一般持续20-25分钟。并且,女性在月经期内更容易在梦里出现有关性的内容。 女性在怀孕初期由于做春梦出现高潮,这本身就是属于生理性的表现,所以在出现这种情况以后暂时不需要做任何的处理治疗。 但建议这类女性需要调节心态,避免受到性兴奋的刺激。因为在怀孕初期胎盘没有长出,胎儿生长不是特别稳定,如果反复出现高潮就很可能会诱发子宫收缩而引起腹痛、阴道出血的先兆流产表现,严重的还可能会出现自然流产。 所以对于偶尔做春梦出现高潮的女性,只要在高潮以后没有任何不适现象就不需要治疗。但如果女性在高潮以后有阴道少量出血或者阵发性的腹部疼痛,就需要去医院检查彩超看胚胎生长发育情况,同时还要查孕酮并进行对应的保胎治疗。 性梦诱发因素 * 盆腔手术一术后粘连,瘀血 * PCO-高雄激素 * 子宫肌瘤 * 高雌激素状态 * 胚胎着床后宫腔积血 * 性压抑患者 中医对性梦的认识 中医称为“梦交”、“鬼交”,即梦中性交,又称梦接纳,梦与私交,梦与邪交。最早记载于《内经》,汉代张仲景在《金匾要略-血痹虚劳》中说:“脉得诸芤动微紧,男子失精,女子梦交,桂枝龙骨牡蛎汤主之。” 辩证分型 *心脾两虚 *相火妄动 *瘀血内停 *阴阳两虚 梦交方 基础方(交通心肾,补肾水济心火) 莲子心 生地 丹皮 生龙牡 石菖蒲 远志 黄连 肉桂 炒枣仁 夜交藤 炙甘草 炒栀子 醋香附 方药解析 君药:莲子心、生地、黄连 清心火 臣药:丹皮、炒栀子 清肝火 佐药:生龙牡、石菖蒲、远志、炒枣仁、夜交藤、醋香附一交通心神,安神定志 使药:炙甘草一调和诸药 梦交方加减应用 心脾两虚者加陈皮、砂仁、白术、伏苓等。 相火妄动者加炙龟板、钩藤、生龙牡等 瘀血内停者平素即有梦交史,此类患者应于移植前用香附、桃仁、红花等活血化瘀药提前调理,移植后慎用活血之品。 阴阳两虚者加用菟丝子、狗脊、淫羊藿、女贞子、枸杞子等阴阳双补。
 张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科1人已购买
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科1人已购买 - 案例 中药治疗
治疗前 中药治疗3周,抗O从498降到420,继续吃药,估计会继续下降。 治疗后 治疗后21天
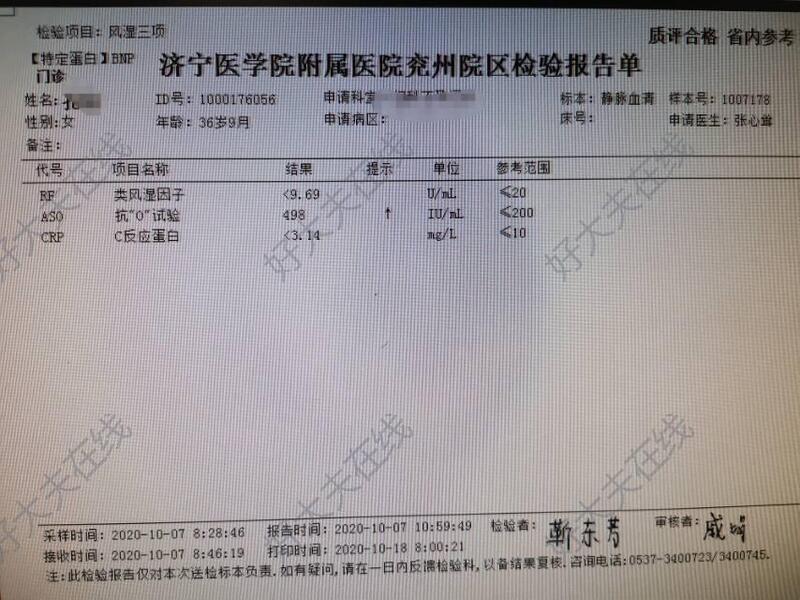 张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科591人已读
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科591人已读 - 我科特色治疗专题 妊娠呕吐治疗我有绝招
重要的是查电解质,往往是缺钠,补充上氯化钠,立马见效。
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科922人已读 - 经典问答 为什么你的阴道炎老是不好?
为什么治疗不好有以下几个因素:第一没有口服用药。阴道炎不是一定局限于阴道内,在阴道内的炎症可以向里面到子宫和盆腔去,如果仅阴道用药,不能解决子宫和盆腔的问题,一来月经可能就犯了。第二没有夫妻同时治疗。同房一次阴道炎在夫妻之间传染,女方即使治疗的再好,同房一次就会传染过来,如果不一块治疗,怎么能好呢?第三月经期没有巩固用药。经常犯病的人来了月经可以复发,可以在月经期间口服用药,越来月经效果越好。血液中有药物,血走到哪里,药就走到哪里,见细菌就杀死。第四疗程不够。不能用几天药好了就不用了,至少要坚持用药1周。第五用药不对路。霉菌感染用治疗细菌感染的药物,细菌感染用治疗霉菌的药物,肯定是不对路。
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科2人已购买 - 精选 隆重推出连方教授治疗不孕不育经验系列文章
连方教授,山东中医药大学妇科教研室主任,教授,博士生导师,山东中医药大学附属医院中西医结合生殖与遗传中心主任,学科带头人,中国岐黄学者。中国中医药研究促进会妇产科与辅助生育专业委员会主任委员 ,中华中医药学会妇科专业委员会副主任委员,中国中西医结合学会生殖医学专业委员会副主任委员 ,人类生殖与胚胎学欧洲学会委员。享受国务院政府特殊津贴,第九届全国人大代表,现任省政协常委。获首屇中国百名杰出青年中医,全国首届杰出女中医师,荣获全国和省“三八”红旗手、山东省卫生技术拔尖人才、山东省千名知名技术专家、首届齐鲁名医、山东名中医药专家等荣誉称号。连方教授善用中药调周法治疗不孕症,月经病及其它女性内分泌失调性疾病。对子宫内膜异位症患者提出从瘀毒论治。对更年期综合征主张因人因时辩证施治。主持多项国家自然基金与省科委,省中医管理局科研课题,所进行的中药治疗经前期综合征,中药配合导管扩通术治疗输卵管阻塞与输卵管妊娠,中医药配合人工授精与试管婴儿技术治疗不孕症等研究多次获奖。获国家专利2项,撰写论文70余篇,参编教材2部,参编著作10部。连方教授是我的研究生导师,我在山东省中医药亲自跟师抄方学习半年,然后把导师的经验方应用于临床,取得了很大的治疗效果。欢迎外地患者来我院就诊咨询。下面为文章链接目录:连方教授治疗先兆流产经验方连方教授运用补肾法配合辅助生育技术治疗不孕症经验连方教授治疗卵巢早衰所致不孕的经验连方主任医师运用二至天癸方经验
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科2358人已读 - 月经量少 月经量少怎么办?
月经量少可能是由于多种原因引起的,例如不良的饮食习惯、压力过大、过度疲劳、情绪不稳定、内分泌失调、卵巢早衰、子宫内膜受损、高泌乳素血症等。为了改善月经量少的问题,可以采取以下措施:1.调整饮食习惯:多
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科217人已读 - 子宫内膜息肉 标题:子宫内膜息肉,妹子们你知道是什么吗?分享我的经验哦!
子宫内膜息肉,你知道是什么吗?子宫内膜息肉是指长在子宫内膜上的一块肉状物,可能会有一些不适的症状。我曾经就遇到了这个问题,下面分享我的经验哦!子宫内膜息肉可能会导致月经不规律、异常阴道出血、腹痛等症状
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科387人已读 - 图文文章 HPV诊治大全,尽在此文
人乳头瘤病毒(HPV)感染是常见的女性下生殖道感染,属于性传播感染。HPV病毒是小DNA病毒,主要侵犯鳞状上皮的基底层细胞以及位于宫颈转化区的化生细胞,直接的皮肤-皮肤接触是最常见的传播途径。目前发现,HPV病毒有100多个型别,其中40个以上的型别与生殖道感染有关。根据其引起宫颈癌的可能性,2012年国际癌症研究机构(InternationalAgencyforResearchonCancer,IARC)将其分为高危型、疑似高危型和低危型。前两者与宫颈癌及高级别外阴、阴道、宫颈鳞状上皮内病变(squamousintraepitheliallesion,SIL)相关,后者与生殖器疣及低级别外阴、阴道、宫颈SIL相关。常见的高危型有:16、18、31、33、35、39、45、51、52、56、58、59共12个型别;疑似高危型有:26、53、66、67、68、70、73、82共8个型别;低危型有:6、11、40、42、43、44、54、61、72、81、89共11个型别。下生殖道HPV感染比较常见,国外报道普通人群感染率约10%。中国关于高危型HPV的人群感染率及型别分布的报道存在差异,尚缺乏多中心大样本的研究。HPV感染后,机体产生的免疫机制可清除HPV,故绝大多数生殖道HPV感染是一过性的且无临床症状;约90%的HPV感染在2年内消退。其消退时间主要由HPV型别决定,低危型HPV需要5~6个月,高危型HPV需要8~24个月;只有极少数HPV感染者发生临床可见的下生殖道尖锐湿疣、鳞状上皮内病变和癌等。目前临床应用广泛的HPV检测方法主要为病毒基因组的DNA检测,该类检测方法很多,主要分为HPV分型检测及不分型检测。目前,也有HPV不分型基础上的部分分型检测,主要检测12个高危型及2个疑似高危型66和68,其中16、18型为分型检测,而其他为不分型检测。分型检测的优点是可以鉴定感染的HPV具体型别,可以鉴定多型别的混合感染。分型检测在临床上可用于判断是否为同一型别HPV的持续感染或再感染。不分型的HPV检测可以鉴定是否为高危型HPV的感染,而不能鉴定具体的型别,临床上可以用于宫颈SIL及宫颈癌的筛查,不能判断某HPV型别的持续感染或再感染。其他的HPV检测方法有细胞学检查挖空细胞、免疫组化检测HPV抗原、HPV抗体检测,但由于敏感性低、特异性差而临床较少应用。目前高危型HPVmRNA检测技术尤其是E6和E7mRNA的检测以及HPVDNA的定量检测技术已经出现,其临床意义有待进一步研究。3.1高危型HPV检测用于宫颈癌筛查 目前高危型HPV检测已成为宫颈癌筛查的主要方法之一,常用的3种方法即细胞学与HPV的联合筛查,细胞学筛查以及HPV单独筛查。3.1.1HPV及细胞学联合检测进行宫颈癌筛查联合筛查的起始年龄为30岁,终止年龄为65岁。对于65岁及以上女性,如过去20年没有宫颈上皮内瘤变(CIN)2及以上病史,同时已充分接受筛查且结果阴性,则停止筛查。联合筛查可使用分型及不分型的HPV检测方法。(1)联合筛查结果均阴性:则每5年联合筛查1次。(2)HPV阳性且细胞学为非典型鳞状细胞(ASC-US):直接行阴道镜检查。(3)HPV阳性且细胞学阴性:则12个月时重新联合筛查,或者进行HPV16和18的分型检测,若HPV16或18阳性,应行阴道镜检查,若HPV16和18阴性,则12个月时联合筛查。(4)HPV阴性、细胞学检查为ASC-US:每3年进行1次联合筛查。另外细胞学为宫颈低度鳞状上皮内病变(LSIL)、宫颈高度鳞状上皮内病变(HSIL)以及鳞状上皮细胞癌女性,无论HPV结果如何,均直接行阴道镜检查。3.1.2HPV检测在细胞学结果为未明确诊断意义的ASC-US分流中的作用 目前,国内多数地区仍将细胞学作为宫颈癌的主要初筛方案,细胞学筛查的起始年龄为21岁,终止年龄为65岁。对于细胞学为LSIL及HSIL的女性建议直接阴道镜检查;对于25岁及以上女性的ASC-US可采用HPV检测进行分流或者重复细胞学检测。由于细胞学的敏感性较差,可能存在宫颈管或转化区细胞取材不足,也影响细胞学的敏感性。因此,首选HPV分流,可使用分型及不分型的HPV检测方法。若高危型HPV检测阳性,建议行阴道镜检查,若高危型HPV检测阴性,3年时重复联合筛查方案。选择重复细胞学进行分流时,若1年时重复细胞学检查结果为阴性,则回归常规筛查;若结果为ASC-US及以上,则建议阴道镜检查。21~24岁女性ASC-US的处理有所不同,因该年龄段女性HPV感染多为一过性感染,所以首选在12个月时重复细胞学检查。3.1.3高危型HPV检测在宫颈癌初筛中的应用 随着大量临床试验数据的公布,宫颈癌的筛查策略有了新的变化。2008年欧洲生殖道感染和肿瘤研究组织(EuropeanResearchOrganizationonGenitalInfectionandNeoplasia,EUROGIN)推荐将高危型HPV检测作为欧洲宫颈癌的初筛手段。2015年来自美国妇科肿瘤协会(SocietyofGynecologicOncology,SGO)以及美国阴道镜及宫颈病理协会(AmericanSocietyofColposcopyandCervicalPathology,ASCCP)等多个协会的13位专家提出了宫颈癌筛查的过渡期指南,在这个指南中将高危型HPV初筛作为宫颈癌筛查的替代方案。高危型HPV用于宫颈癌初筛的起始年龄为25岁,终止年龄为65岁。高危型HPV检测结果阳性人群的分流管理如下:(1)行HPV16、18分型检测,若HPV16或18阳性,直接推荐阴道镜检查。(2)如果其他高危型别检查阳性,则应用细胞学进行分流,检测结果为ASC-US及其以上,直接行阴道镜检查;如果细胞学检测结果正常则在12个月时随访。高危型HPV检测结果为阴性的人群再次筛查的间隔时间,目前推荐为3年。将HPV检测作为宫颈癌初筛方案的主要优点:(1)与细胞学初筛相比,HPV检测初筛具有更高的敏感性,对CIN2及其以上病变的诊断有很高的敏感性和较高的特异性。(2)HPV检测初筛具有更高的阴性预测值,可有更长的筛查间隔,降低筛查成本。当然将HPV检测作为宫颈癌筛查的初筛方案也有其不足,主要是HPV检测初筛特异性相对不高、阳性预测值较低,导致受检者心理压力增加、甚至创伤,阴道镜检查率过高、甚至过度治疗。3.2评估宫颈上皮内病变的治疗效果及治疗后随访宫颈SIL经合理规范的治疗后,复发、持续和进展为浸润癌的发生率仍比正常人高,利用HPVDNA检测可以协助判断病灶是否切除干净,预测病变进展或术后复发风险,有效指导患者的术后追踪。HPV持续阳性表示病变残留或复发的机会增加,应严密随访、及早干预;而HPV阴性者可适当延长随访间隔。建议应用HPV分型检测判断HPV阳性是持续感染还是再次感染。3.3评估HPV疫苗的应用效果 目前,临床应用的HPV疫苗主要为预防性疫苗,治疗性疫苗尚在研发或临床试验中。预防性疫苗包括四价疫苗(覆盖的型别为HPV16、18、6、11)和二价疫苗(覆盖的型别为HPV16、18),两者都能有效预防由HPV16、18引发的宫颈癌,且四价疫苗能预防由HPV6、11引发的生殖器疣。近期九价疫苗已经上市,覆盖型别为(HPV16、18、31、33、45、52、58、6和11),其效果的评估需要进一步的临床验证,但是无论接种了哪种疫苗,后续的宫颈癌筛查仍十分必要。HPV检测可用于疫苗疗效的判定及了解有无其它类型HPV感染。建议应用HPV分型检测。4.1尖锐湿疣的诊断和治疗4.1.1尖锐湿疣的诊断尖锐湿疣是由HPV感染引起的鳞状上皮增生性疣状病变,以20~29岁年轻妇女多见。尖锐湿疣通常依据肉眼所观察到的典型病变做出诊断。病变多见于舟状窝附近、大小阴唇、肛门周围、阴道前庭、尿道口,也可累及阴道和宫颈。病变初起为单个或多个淡红色小丘疹,顶端尖锐,随病变进展,病灶逐渐增大增多;可呈乳头状、菜花状、鸡冠状或团块状;疣体常呈粉红色、灰白色或棕褐色;柔软、质脆,表面可有破溃或感染。50%~70%外阴尖锐湿疣伴有阴道、宫颈尖锐湿疣。因此,对外阴尖锐湿疣者,应仔细检查阴道及宫颈以免漏诊,并且常规行宫颈细胞学检查,以发现宫颈上皮内瘤变。对体征不典型者,需进行辅助检查以确诊。辅助检查包括:细胞学检查、醋酸试验、阴道镜检查、病理检查及HPV核酸检测。4.1.2尖锐湿疣的治疗治疗方法:尚无根除HPV方法,治疗仅为去除外生疣体,改善症状和体征。应根据疣体的部位、大小、数量,患者是否可以自行用药、经济状况以及医生经验而选择治疗方法。(1)外生殖器尖锐湿疣①局部药物治疗:可选用下列药物a、0.5%足叶草毒素酊外用,每日2次,连用3日,停药4日为1疗程,可用1~4个疗程,一般每天用量不超过0.5ml。此药刺激性小,患者可自行用药。b、50%三氯醋酸外涂,每周1次,通过对蛋白的化学凝固作用破坏疣体。一般应用1~3次后病灶可消退,用药6次未愈应改用其他方法。c、5%咪喹莫特霜,每周3次,用药6~10h后洗掉,可连用16周。患者能自行用药,多在用药后8~10周疣体脱落。此药为外用免疫调节剂,通过刺激局部产生干扰素及其他细胞因子而起作用。②物理或手术治疗:物理治疗有微波、激光、冷冻。对数目多、面积广或对其他治疗方法失败的尖锐湿疣可用微波刀或手术切除。(2)阴道尖锐湿疣50%三氯醋酸或10%~25%足叶草酯外用,也可选用物理治疗,但治疗时要防止黏膜损伤。液氮冷冻不推荐使用,因为可能引起阴道穿孔和瘘管形成。(3)宫颈尖锐湿疣治疗宫颈湿疣前需要行细胞学检查,必要时行阴道镜及活组织检查排除宫颈SIL及宫颈癌,宫颈湿疣的治疗目前尚无统一规范,可根据病情选用物理治疗、手术治疗或者50%三氯醋酸治疗。(4)性伴侣的处理推荐性伴侣同时进行尖锐湿疣的相关检查,并告知患者尖锐湿疣具有传染性,治愈之前禁止性生活。坚持正确使用避孕套能降低发生尖锐湿疣的风险,但避孕套不能覆盖的地方仍有HPV感染的可能。治愈标准:尖锐湿疣的治愈标准是疣体消失,其预后一般良好,治愈率较高,但各种治疗均有复发可能,多在治疗后的3个月内复发,复发率为25%。治疗后需随访,在治疗后的3个月内每2周随访1次。对反复发作的顽固性尖锐湿疣,应及时取活检排除恶变。4.2宫颈癌前病变的处理目前,宫颈癌前病变的处理原则主要依据病变程度、年龄、细胞学结果、HPV检测结果、阴道镜检查中转化区的情况及是否需要保留生育功能等综合考虑,进而制定出个体化的诊疗方案。2014年WHO将宫颈癌前病变进行了新的二级分类,CIN1相当于LSIL,CIN2和CIN3相当于HSIL。4.2.1CIN1的处理CIN1多自然消退,特别是年轻女性及孕妇,CIN1的处理比较保守,需要观察。仅少数病例持续时间较长,需要治疗。目前,对于CIN1的处理,除年轻女性及孕妇外,需要结合之前的细胞学及HPV检查结果,进行综合评价。(1)对于细胞学检测为ASC-US、LSIL或HPV检测为HPV16(阳性)、18(阳性)或持续HPV感染的CIN1患者:建议12个月时进行联合筛查,如果联合筛查均阴性,则3年时进行依据年龄的筛查,3年时筛查再次都为阴性,则回归常规筛查。如果细胞学病变为ASC-US及以上或HPV阳性,则行阴道镜检查。(2)对于细胞学检测为高级别鳞状上皮内病变(ASC-H)或HSIL的CIN1患者:如果阴道镜检查充分且宫颈管取样阴性,推荐诊断性锥切或在12、24个月时行联合筛查,如联合筛查发现一次HSIL,则转诊进行诊断性锥切;如联合筛查发现HPV阳性或者细胞学改变未到达HSIL,则行阴道镜检查;如联合筛查均阴性,则在3年时依据年龄重新筛查。此外,回顾细胞学、组织学和阴道镜检查结果对于细胞学检测为ASC-H或HSIL的CIN1患者亦可接受,如回顾的结果需要修改,则按照修改后的结果进行处理。21~24岁的年轻女性及孕妇,CIN1的处理相对保守,处理需要个体化。4.2.2CIN2、CIN3的处理 CIN3进展为癌的概率非常高,一旦诊断,需积极处理。由于CIN2诊断结果的一致性及重复性差,目前对CIN2的处理存有争议。CIN2中包括肿瘤性病变以及非肿瘤性病变(反应性鳞状上皮化生、萎缩以及上皮修复性改变等)。为了能更好的区分肿瘤性的病变,2014年WHO推荐对于诊断有争议的CIN2,可以采用p16免疫组化染色,以提高宫颈病变组织学诊断以及病理医师之间诊断的一致性,p16阳性的CIN2按照CIN3处理,p16阴性的CIN2按照CIN1处理。另外Ki67免疫组化染色在CIN2的分流中也是比较有潜力的方法。目前有些病理学家将难以区分的CIN2和CIN3归类为CIN2,3。组织学诊断CIN2、CIN3及CIN2,3的处理,包括初始处理和治疗后随访。(1)初始处理:a、除外年轻女性及孕妇,如阴道镜检查充分,宫颈锥切或者破坏治疗均可。b、对于复发的CIN2、CIN3及CIN2,3,阴道镜检查不充分或宫颈管活检发现CIN2、CIN3、CIN2,3及不能分级的CIN,均推荐诊断性锥切,不建议破坏治疗。另外子宫切除不作为CIN2、CIN3及CIN2,3的首选治疗。(2)治疗后随访:推荐在治疗后12个月和24个月时联合筛查,如联合筛查阴性,3年时重新筛查;如联合筛查中任何结果异常,推荐阴道镜检查同时行宫颈管取样;如所有筛查均阴性,即使年龄超过65岁,仍然需要至少20年才回归常规筛查。切缘阳性或宫颈管取样发现CIN2、CIN3及CIN2,3者,推荐在治疗后4~6个月时行细胞学检查和宫颈管取样,另外重复诊断性锥切也可接受,若重复诊断性锥切不可行,子宫切除也可接受。21~24岁年轻女性CIN2、CIN3及CIN2,3的处理相对保守,需个体化处理。4.3宫颈癌、外阴阴道SIL及外阴癌的处理 宫颈癌、外阴阴道SIL及外阴癌的处理主要参考中华医学会妇科肿瘤学分会《常见妇科恶性肿瘤诊治指南》,2014年第4版;2015年美国NCCN宫颈癌诊治指南,2012年FIGO宫颈癌诊治指南。注:本共识由中华医学会妇产科分会感染协作组成员共同讨论制定。执笔专家:薛凤霞、刘宏图、刘朝晖。来源/中国实用妇科与产科杂志
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科344人已读 - 多囊卵巢综合征 又一例多囊卵巢综合征促排卵怀孕
如果输卵管没有问题,精液没有问题,大部分多囊卵巢综合征患者是可以通过促排卵的方式自然怀孕。我院是济宁市唯一一家设置多囊卵巢综合征专科门诊的综合性医院,治疗多囊卵巢综合征更专业。
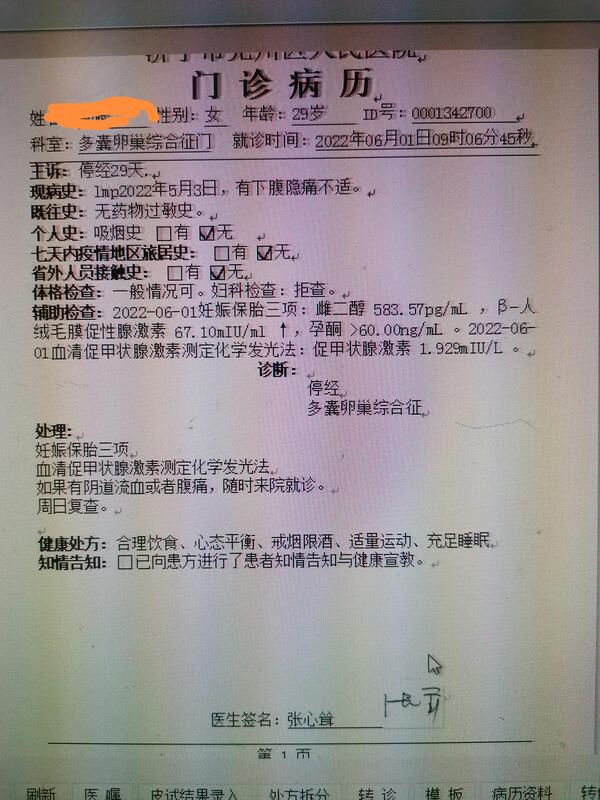 张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科109人已读
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科109人已读 - 两镜一丝治疗输卵管 间隔两年同一个人造影比较
两年前右侧输卵管不通今日复查双侧输卵管通而不畅
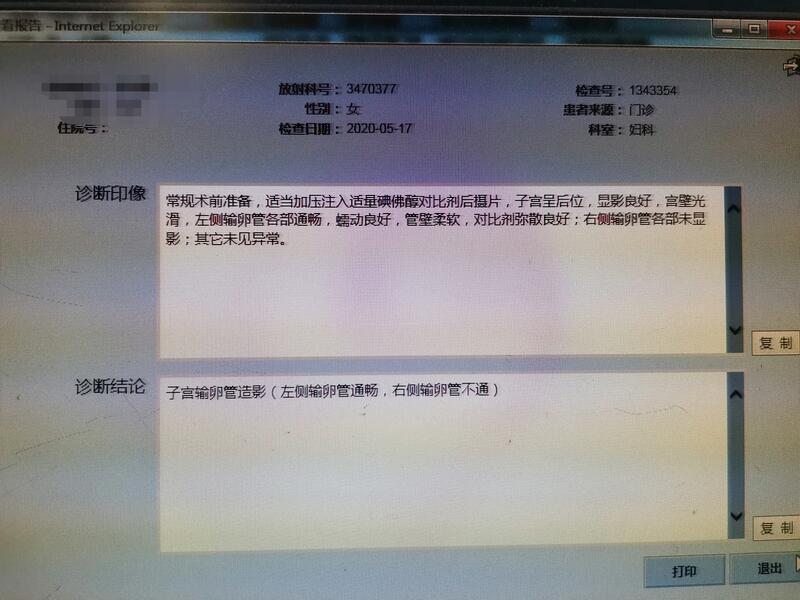 张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科82人已读
张心耸 副主任医师 济宁市兖州区人民医院 生殖医学科82人已读
加入的其他科普号





